Lípidos 4 (soluciones)
1.- ¿Qué son esteroides? ¿En qué se diferencian entre sí?
• Los esteroides son compuestos lipídicos insaponificables que derivan del ciclopentano perhidrofenantreno (esterano, gonano). La numeración de los 4 anillos es:
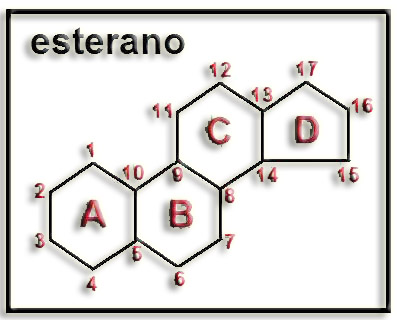
• Suelen considerase tres grupos de esteroides: esteroles, ácidos y sales biliares y hormonas esteroideas. Estos compuestos se diferencian entre sí por las posiciones de los dobles enlaces y de diversos sustituyentes: grupos hidroxilo, oxo o carbonilo y cadenas alifáticas.
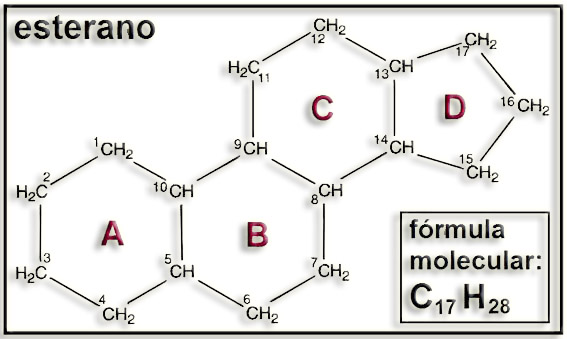
2.- A partir de la siguiente estructura policíclica deduzca la fórmula molecular.
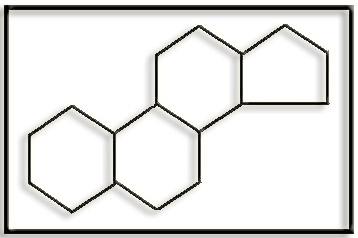
Esta estructura policíclica corresponde al esterano (gonano).
Para conocer la fórmula molecular hay que contar todos los átomos. Para ello debemos interpretar que en cada vértice hay un átomo de carbono con hidrógenos para completar latetravalencia. La fórmula molecular es: C17 H28.
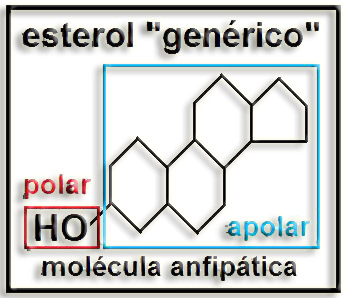
3.- ¿Qué son esteroles? Cite un par de ejemplos.
• Los esteroles son los esteroides más abundantes y se caracterizan por tener un grupo OH en el C3 (lo que les da carácter anfipático), un doble enlace y una cadena alifática ramificada (de 8 a 10 átomos de carbono) en el C17.
De manera genérica los esteroles suelen representarse esquemáticamente sólo con el grupo OH en el núcleo esteroide:
• El esterol principal delos tejidos animales es el colesterol.
• Los esteroles vegetales se designan como fitosteroles. Uno muy importante es el estigmasterol, que está presente en las membranas celulares de las plantas.
4.- ¿Cuál es el significado etimológico de colesterol? Haga un esquema de su estructura molecular y resuma la importancia biológica (consulte su libro o Internet).
• El término colesterol deriva del griego kole, bilis y stereos, sólido (por identificarse en los cálculos biliares). El sufijo “ol” se debe a la presencia del grupo OH (alcohol).
• Su estructura molecular esquemática es la siguiente:
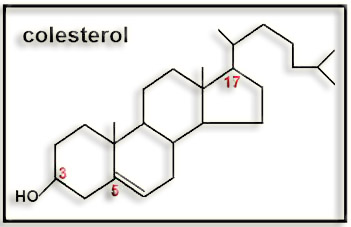
• El colesterol está ampliamente distribuido en los tejidos de los animales, siendo un componente de la membrana plasmática, donde contribuye a regular su fluidez proporcionando rigidez a la bicapa de fosfolípidos. Además, es el precursor de hormonas esteroideas, ácidos biliares y vitamina D.
El colesterol y sus ésteres con ácidos grasos de cadena larga son también integrantes de las lipoproteínas del plasma.
El problema es su exceso (hipercolesterolemia), pues constituye un factor de riesgo en relación con la patología coronaria y el ictus cerebral. Por ello es conveniente mantener la colesterolemia en su intervalo normal.
5.- En relación con los componentes estructurales de la membrana plasmática, interprete el esquema adjunto y nombre las partes numeradas.
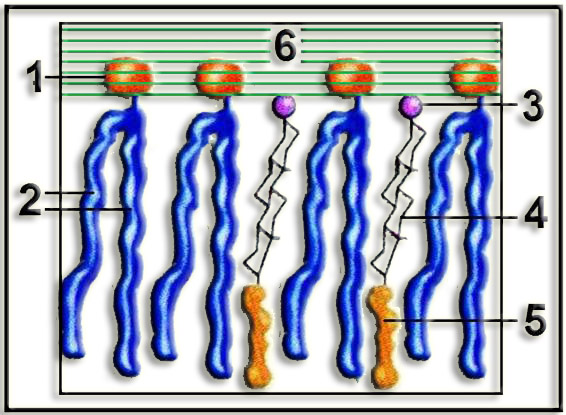
Se trata del esquema parcial de una de las monocapas que forman la bicapa lipídica. El colesterol es muy importante como regulador de la fluidez de la membrana plasmática.
El colesterol se dispone entre los fosfolípidos, orientándose ambos tipos de moléculas, dado el carácter anfipático de las mismas, con la parte polar hacia el medio acuoso. Por lo que respecta al colesterol, el grupo OH tiene carácter polar (hidrofílico) mientras que la parte restante es apolar.
|
1 = “cabeza” polar del fosfolípido 2 = “colas” hidrocarbonadas de los ácidos grasos 3 = grupo OH del colesterol 4 = anillo “C” del policiclo esteroide 5 = cadena alifática 6 = medio acuoso |
6.- ¿Qué representa la fórmula adjunta? ¿Cuántos átomos de carbono contiene? ¿Qué indica la posición 3’?
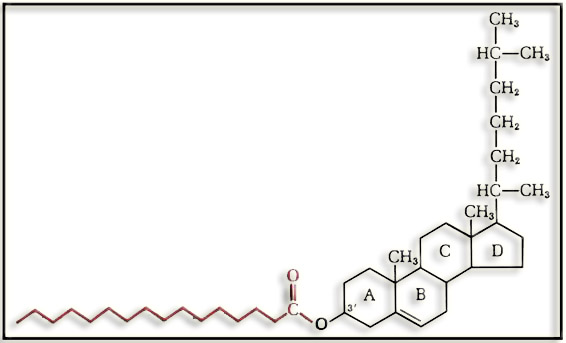
• Se trata de un éster de colesterol. Dado que el ácido graso es el palmítico (C16:0), se nombraría como palmitato de colesterilo.
• Para contar los carbonos hay que sumar, a los 10 explícitos, los 16 C del palmítico y los 17 del núcleo esteroide, o sea:
10 C + 16 C + 17 C = 43 C.
• La posición 3’ indica el lugar de la esterificación:
R-COOH + HO-(C3’) ‹–› HOH + R-CO-O-(C3’)
Este enlace, tipo éster, es hidrolizado por la enzima colesterasa.
En el caso de los ésteres de colesterol, el ácido graso se numera empezando por el grupo COOH (C1) mientras que las posiciones del policiclo, para evitar la ambigüedad, se marcan como 1’, 2’, 3’, etc.
7.- (Internet: "EC 3.1.1.13"). Interprete el siguiente proceso:
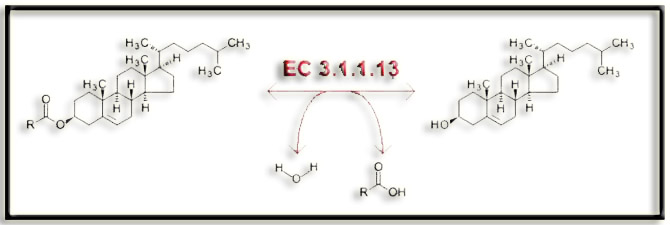
EC 3.1.1.13 corresponde a la enzima colesterol esterasa, también llamada colesterasa, colesterol éster hidrolasa, acilcolesterol lipasa, etc.
La colesterasa está presente en el jugo pancreático y cataliza la siguiente reacción:
éster de colesterol + agua ‹–› ácido graso + colesterol
8.- ¿Qué son los calciferoles?
Los calciferoles (vitaminas D) son esteroles implicados en la absorción intestinal de calcio en los animales superiores. Su deficiencia provoca el raquitismo, una enfermedad caracterizada por la alteración del proceso normal de osificación.
Los calciferoles son muy abundantes en el aceite de hígado de bacalao, halibut, etc.
9.- ¿Para qué sirven los ácidos biliares?
Los ácidos biliares, así llamados por estar presentes en la bilis, se sintetizan en las células del hígado a partir del colesterol. Uno de ellos es el ácido cólico, que por lo común se halla conjugado a los aminoácidos glicina y taurina, formando los ácidos taurocólico y glicocólico cuyas sales sódicas o potásicas constituyen las sales biliares.
Las sales biliares son moléculas fuertemente anfipáticas y cuando la bilis es vertida en el duodeno provoca la emulsión de los grandes agregados lipídicos, favoreciendo de este modo la acción enzimática de las lipasas.
10.- Ejemplos de hormonas esteroideas indicando la función.
• Las hormonas sexuales femeninas son producidas por el ovario durante el ciclo menstrual, bajo control hipotalámico-hipofisario. Los estrógenos, como el estradiol, son producidos por las células foliculares del ovario. Estas hormonas son reguladores del ciclo menstrual y también son responsables del desarrollo de los caracteres sexuales primarios y secundarios.
• Los gestágenos, como la progesterona, son producidos por el cuerpo lúteo después de la ovulación. Dicha hormona está implicada en el ciclo menstrual y contribuye al desarrollo de la mucosa uterina (endometrio), preparándola ante un posible embarazo.
• La testosterona es la hormona sexual masculina más importante. Se produce en las células testiculares de Leydig y está implicada en el crecimiento del músculo esquelético y en el desarrollo de las características sexuales. (Durante el ciclo ovárico las células tecales también producen testosterona, pero es convertida en estrógenos por las células foliculares).
• Los corticoides son hormonas producidas por la corteza de las glándulas suprarrenales. Los glucocorticoides, como el cortisol o la cortisona, intervienen en el metabolismo de los glúcidos y, a dosis elevadas, son inmunosupresores. Un ejemplo de mineralcorticoides es la aldosterona, que regula la reabsorción de agua e iones en los túbulos renales desempeñando una función homeostática.
11.- ¿Qué son los esteroides anabolizantes? (Busque en Internet si no hay información en su libro).
Los esteroides anabolizantes son unas sustancias sintéticas relacionadas con las hormonas sexuales masculinas, principalmente con la testosterona.
Tales sustancias promueven, por una parte, el crecimiento de la masa muscular (efectos anabólicos), y por otra, el desarrollo de las características sexuales masculinas (efectos androgénicos) tanto en hombres como en mujeres. Por lo tanto, en lugar de "esteroides anabolizantes", sería más correcto designarlos como “esteroides anabólico-androgénicos".
En la década de 1930 se descubrió que los esteroides anabólicos favorecían el crecimiento del músculo esquelético en los animales de laboratorio, hecho que motivó su uso por los fisicoculturistas, los levantadores de pesas y, posteriormente, por atletas en otros deportes (afectando al resultado de las competiciones por las connotaciones fraudulentas).
El uso de los esteroides anabolizantes interfiere con el equilibrio hormonal del organismo y provoca efectos secundarios adversos, tales como: enfermedades cardiovasculares (incluso en atletas menores de 30 años), disfunciones hepáticas, alteraciones en los niveles de colesterol, disminución de las inmunoglobulinas, etc.
12.- Cite alimentos ricos en lípidos. ¿Cuántas kilocalorías aportan 5 gramos de grasa?
• Alimentos ricos en lípidos: tocino, panceta, chuletas, sesos, foie-gras, manteca de cerdo, salchichón, chorizo, morcilla, mortadela, salchichas, quesos, nata, mantequilla, margarina, aceites, almendras, cacahuetes, etc.
• Considerando que 1 g de grasa aporta 9 kilocalorías, el valor energético correspondiente a 5 g es: 45 kcal.
13.- ¿Qué problema plantea, respecto a la solubilidad, la digestión de los lípidos?
Para que los lípidos sean digeridos (hidrolizados), dado que son insolubles, las lipasas deben actuar en la interfase lípido-medio acuoso, es decir, sobre la superficie de las gotas lipídicas. Este proceso queda facilitado por el carácter anfipático de los agentes emulsionantes contenidos en la bilis: ácidos, sales y lecitinas biliares. Estos agentes provocan la dispersión de las partículas grasas, favoreciendo de este modo la acción enzimática de las lipasas.
14.- Cite las enzimas que intervienen en la digestión de los lípidos y los productos resultantes. ¿Qué problema plantea su absorción?
Sobre las minúsculas gotas de lípidos emulsionados actúan las lipasas, fosfolipasas y colesterol esterasa, resultando: ácidos grasos, monoglicéridos, colesterol y lisofosfolípidos. Estos productos presentes en la luz intestinal son liposolubles y, para ser absorbidos, precisan ser integrados en micelas cuyo contenido pasa por difusión a los enterocitos.
15.- ¿Son importantes las lipasas preintestinales?
Las lipasas preintestinales son la lipasa oral y la lipasa gástrica. La lipasa oral es importante en los lactantes, pero, hecha esta salvedad, dichas lipasas tienen muy poco significado funcional, ya que en su ausencia las lipasas, fosfolipasas y colesterol esterasa del jugo pancreático son suficientes para digerir toda la grasa de la dieta.
16.-. (Internet: “EC 3.1.1.1”). Escriba el nombre de la enzima y su función.
El nombre de la enzima es: carboxil esterasa.
Cataliza la siguiente reacción:
éster carboxílico + agua ‹–› ácido graso + alcohol
Esquemáticamente:
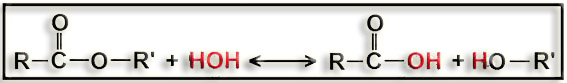
O bien:
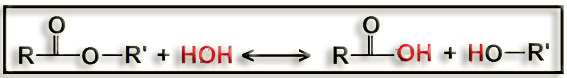
17.- (Internet). Indique los diversos nombres y la función de “EC 3.1.1.3” (ilustre con esquemas).
Se trata de la enzima triacilglicerol lipasa, también llamada: lipasa, triglicérido lipasa, triacilglicerol hidrolasa, triacilglicerol esterasa, etc.
Cataliza la siguiente reacción:
triacilglicerol + agua ‹–› diacilglicerol + ácido graso
Esquemáticamente:
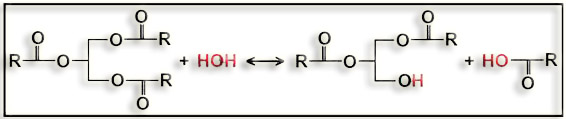
El diacilglicerol vuelve a ser hidrolizado, resultando:
diacilglicerol + agua ‹–› 2-acilglicerol + ácido graso
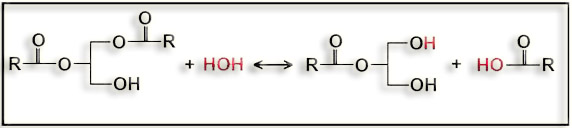
En resumen: esta lipasa pancreática hidroliza los enlaces tipo éster de las posiciones 1 y 3 de los triglicéridos, resultando ácidos grasos libres y 2-acilgliceroles (β-monoglicéridos).
18.- ¿Qué son las lipoproteínas y cuál es su función? ¿En qué se diferencian entre ellas?
• Las lipoproteínas son agregados moleculares esféricos, de tamaño variable, formados por una parte lipídica y otra proteica (apolipoproteínas). En la fracción lipídica hay: colesterol (libre y esterificado), triacilgliceroles (triglicéridos) y fosfolípidos.
• La función es transportar los compuestos lipídicos por el medio interno del organismo, dado que por sí solos, debido a su naturalezahidrofóbica, no pueden movilizarse en los fluidos corporales (ver nota).
• Las lipoproteínas se diferencian entre sí por la distinta proporción de colesterol, triglicéridos y fosfolípidos que contienen, así como por las diversas apolipoproteínas integradas en su estructura, determinando todo ello que varíe la densidad del conjunto.
Nota.- Los ácidos grasos que poseen menos de 12 átomos de carbono circulan en la sangre unidos a la albúmina, o sea, independientemente de las lipoproteínas.
19.- ¿Qué representa el esquema adjunto? Nombre las partes numeradas.
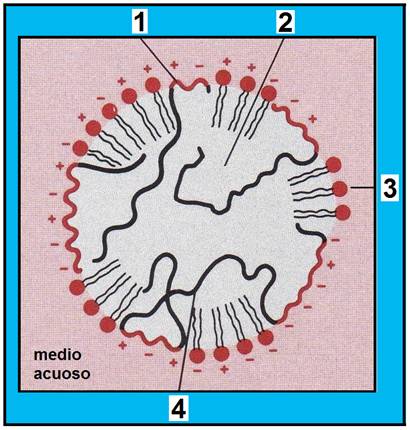
Se trata de una lipoproteína.
| 1 = apolipoproteína (los grupos hidrofílicos están en contacto con el medio acuoso).
2 = zona hidrofóbica de la lipoproteína (contiene triglicéridos y ésteres de colesterol, no representados). 3 = fosfolípidos (con las cabezas polares orientadas hacia el medio acuoso). 4 = apolipoproteína (la región hidrofóbica se dispone hacia el interior, esto es, alejada del medio acuoso). |
20.- ¿A qué se llama “alfa hélice anfipática”?
Las apolipoproteínas, o sea, la fracción proteica de las lipoproteínas, poseen una conformación típica conocida como "alfa hélice anfipática", que es fundamental para la integridad del conjunto. Se caracteriza por presentar una región hidrofóbica con numerosos aminoácidos no polares, mientras que su porción hidrofílica posee abundantes residuos polares. Esto permite interaccionar con el medio exterior acuoso y, simultáneamente, con los lípidos de la zona interna (hidrofóbica) del agregado lipoproteico.
21.- ¿Cuáles son, en general, los constituyentes de una lipoproteína y cómo se orientan?
En la zona externa, o sea, en contacto con el medio acuoso, estarían las apolipoproteínas, los fosfolípidos y el colesterol (estos lípidos son anfipáticos y se disponen en monocapa, con sus grupos polares orientados hacia el agua). En la zona interna, a resguardo del agua, se acumularían los triglicéridos y los ésteres de colesterol.
Las proteínas de las lipoproteínas se llaman apolipoproteínas o apoproteínas (“apo”). Debido a la conformación típica que presentan, denominada “alfa hélice anfipática”, sus aminoácidos más polares o hidrofílicos se sitúan externamente, en contacto con el medio acuoso, mientras que los más apolares o hidrofóbicos se orientan hacia el interior.
22.- ¿Qué representa la figura adjunta? Nombre las partes numeradas.
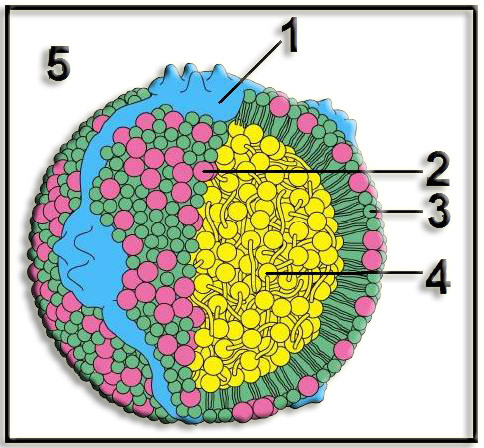
Se trata de una lipoproteína.
|
1 = apolipoproteína (“apo”) 2 = colesterol libre 3 = fosfolípidos 4 = colesterol esterificado 5 = medio acuoso |
23.- Clasificación de las lipoproteínas.
Uno de los criterios para clasificarlas es la densidad. Se consideran los siguientes tipos:
• Quilomicrones. Son las lipoproteínas de menor densidad (hasta 0,95 mg/ml). Se forman en las células de la mucosa intestinal a partir de triglicéridos, fosfolípidos y colesterol procedentes de la dieta. Contienen hasta el 90 % de triglicéridos y, principalmente, presentan la apoproteína B-48.
• VLDL. Lipoproteínas de densidad muy baja (very low density lipoproteins). Contienen un 50 % de triglicéridos. Se forman en el hígado. Su vida media en el plasma es de muchas horas.
• IDL. Lipoproteínas de densidad intermedia (intermediate density lipoproteins). Son remanentes de VLDL. Su vida media es muy corta ya que en gran parte se utilizan en el hígado, o bien, se convierten en LDL.
• LDL. Lipoproteínas de densidad baja (low density lipoproteins). Son partículas con pocos triglicéridos (casi el 10 %) y mucho colesterol (hasta el 50 %). Su vida media es de 2 a 4 días. La mayor parte es recapturada por el hígado, y la restante, por los tejidos periféricos, mediante receptores E/B-100 (antes llamados receptores LDL).
• HDL. Lipoproteínas de densidad alta (high density lipoproteins). La fracción proteica supone el 50 %. Se originan en el hígado y en el intestino. Transportan el colesterol desde los tejidos hasta el hígado facilitando su eliminación. Presentan principalmente la apoproteína A-I. Existen varias subclases (HDL2, HDL3).
24.- ¿Entre qué valores suele oscilar la densidad de las lipoproteínas?
La densidad de las lipoproteínas difiere como máximo en 3 décimas y está en relación inversa con el contenido lipídico, pues cuanto mayor sea éste menor será la densidad. El valor mínimo (0,92 mg/ml) se registra en los quilomicrones, y el máximo (1,22 mg/ml), en las HDL.
25.- En un libro de 2º de Bachillerato aparece el esquema adjunto. ¿Qué representa? Nombre las partes numeradas.
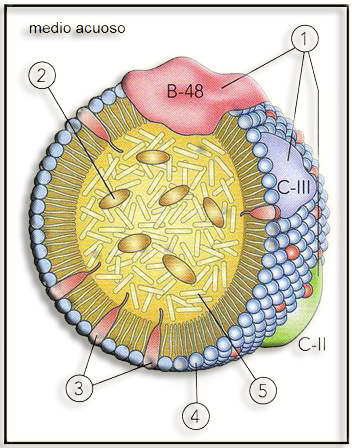
El esquema corresponde a una lipoproteína.
|
1 = apolipoproteínas (la presencia de “B-48” parece indicar que se trata de un quilomicrón). 2 = colesterol esterificado 3 = colesterol libre 4 = monocapa de fosfolípidos (con los grupos polares hacia el exterior) 5 = triacilgliceroles |
26.- (Internet). ¿Cuántas apolipoproteínas se han identificado en el plasma humano? ¿Cuál es la más abundante? ¿Cuáles son las de mayor y menor masa molecular?
• Actualmente se conocen 10 apolipoproteínas, que empezaron a designarse arbitrariamente por orden alfabético. Ejemplos: A-I, A-II, A-IV, B-100, B-48, C-III, E.
• La apolipoproteína más abundante en el plasma es la apo A-I, que está formada por 243 aminoácidos y es característica de las HDL.
• La de mayor masa molecular (539 kDa) es la apo B-100, que está integrada por 4.536 aminoácidos. Es sintetizada en el hígado y secretada en las VLDL, permaneciendo en la cubierta lipoproteica durante la conversión de VLDL a IDL y LDL, de la cual es el único componente proteico.
La apo B-48 está formada por una cadena de 2.152 aminoácidos (masa molecular: 246 kDa), siendo similar en un “48%” con respecto a la apo B-100 (la B-48 y la B-100 están codificadas por el mismo gen). La apo B-48 es sintetizada en el intestino, siendo fundamental para la constitución de los quilomicrones.
• Apo C-1 es la apolipoproteína más pequeña y está formada por 57 aminoácidos (masa molecular: 6,3 kDa). Apo C-II y apo C-III están integradas por 79 aminoácidos (8,8 kDa).
Nota.- 1 kDa equivale a mil unidades de masa atómica.
27.- Indique las funciones biológicas de las apolipoproteínas (apoproteínas).
Las apoproteínas son los componentes más característicos de las lipoproteínas. Sus funciones son diversas y pueden globalizarse en tres:
• Estructural. Al estar en la zona externa mejora la estabilidad o “solubilidad” del agregado lipoproteico facilitando su transporte por el medio interno.
• Reconocimiento celular. Su localización exterior facilita el reconocimiento por parte de los correspondientes receptores celulares, paso previo a la captación por endocitosis.
• Regulación metabólica. Determinadas apoproteínas se comportan como activadores o inhibidores en los procesos enzimáticos propios del metabolismo de las lipoproteínas.
28.- (Internet). Vea algún artículo sobre el metabolismo de las lipoproteínas y cite simplemente las enzimas que intervienen.
• Lipoproteín lipasa (LPL)
• Lipasa de triglicéridos hepática (HTGL)
• Lecitín colesterol acil transferasa (LCAT)
• Proteína de transferencia de ésteres de colesterol (CETP)
29.- ¿Por qué se dice que las lipoproteínas presentan una estructura “dinámica”?
Porque van variando su constitución a medida que circulan por el plasma, dado que tienen lugar transferencias de fosfolípidos, colesterol y apolipoproteínas. Así, por ejemplo, la actividad de la lipoproteín lipasa sobre quilomicrones y VLDL produce la disminución del contenido en triglicéridos. Esto conlleva la reducción del tamaño, por lo que al “sobrar” componentes superficiales pueden ser entonces transferidos a otras lipoproteínas.
30.- (Internet). Nombre y función de “EC 3.1.1.34” (sin fórmulas).
EC 3.1.1.34 corresponde a la enzima lipoproteín lipasa, que cataliza la siguiente reacción:
triacilglicerol + agua = diacilglicerol + ácido graso
Nota.- La hidrólisis prosigue hasta originar glicerol y ácidos grasos. Esta enzima se encuentra adherida a las paredes de los capilares sanguíneos y lleva a cabo la hidrólisis de los triacilgliceroles (triglicéridos) que transportan los quilomicrones y otras lipoproteínas. Por lo que respecta a los productos de la hidrólisis, el glicerol es captado finalmente por el hígado mientras que los ácidos grasos ingresan en los tejidos correspondientes, en función de la proximidad a los capilares.
31.- (Internet). Interprete el siguiente proceso y nombre los compuestos A, B, C y D.
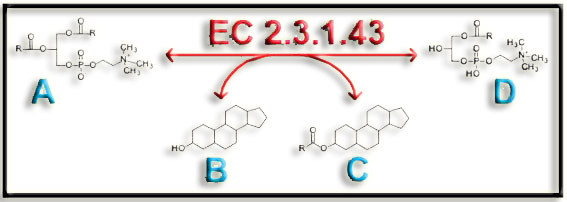
EC 2.3.1.43 corresponde a la enzima lecitín colesterol acil transferasa (LCAT), que cataliza esta reacción:
fosfatidilcolina + colesterol = 1-acilglicerofosfocolina + éster de colesterol
|
A = fosfatidilcolina (lecitina) B = esterol C = éster de esterol D = 1-acilglicerofosfocolina |
32.- (Internet). Interprete el siguiente proceso y nombre los compuestos A, B, C y D.
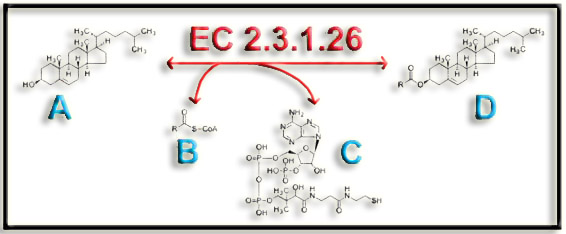
EC 2.3.1.26 corresponde a la enzima acil CoA colesterol acil transferasa (ACAT), que cataliza esta reacción:
acil-CoA + colesterol = CoA + éster de colesterol
|
A = colesterol B = acil CoA C = coenzima A (Co A) D = éster de colesterol |
33.- Redacte un breve comentario sobre la figura siguiente:
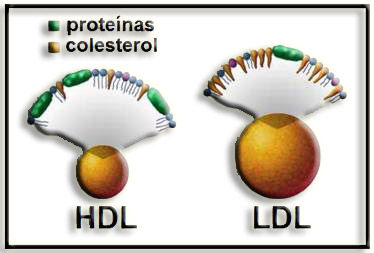
Se trata de dos tipos de lipoproteínas. Se observa que la LDL tiene mayor tamaño que la HDL. En la cubierta de ambas hay apolipoproteínas, fosfolípidos y colesterol.
La diferencia principal es que la LDL presenta un contenido proporcionalmente muy alto de colesterol.
Los niveles de HDL y de LDL son detectables mediante análisis de sangre. Cuando sus valores son adecuados, indican que la utilización de colesterol en el organismo está compensada, situación que previene el riesgo de aterosclerosis.
34.- En relación con la aterosclerosis, ¿a qué se llama factor de riesgo?
Factor de riesgo es el cociente que resulta al dividir el colesterol total entre el colesterol HDL. Por ejemplo:
Caso A
|
Colesterol total = 200 mg/dL Colesterol HDL = 50 mg/dL |
Caso B
|
Colesterol total = 280 mg/dL Colesterol HDL = 70 mg/dL |
El factor de riesgo (colesterol total / HDL) es el mismo en ambos casos:
|
A = 200 / 50 = 4 B = 280 / 70 = 4 |
La ratio recomendable es de 3,5 o inferior. Valores superiores a 5,1 son interpretados como un riesgo muy elevado. Con este tipo de ratios se puede predecir con mayor fundamento el riesgo de padecer arteriopatías, en lugar de considerar solamente el nivel de colesterol total.
35.- Aclare el significado de las expresiones populares “colesterol malo” y “colesterol bueno”.
• “Colesterol malo” se refiere al exceso de LDL, lipoproteínas de baja densidad, que son las que llevan el colesterol del hígado hacia los tejidos, pero si escasean los receptores celulares necesarios para laendocitosis, tiene lugar el aumento de su nivel en la sangre. Cuando las LDL se acumulan en la pared arterial y su contenido se altera (oxidaciones, etc.), se induce una respuesta inflamatoria. Por esta razón, el nivel alto de LDL es considerado como “factor de riesgo” en la aterogénesis.
• “Colesterol bueno” se refiere a las HDL, lipoproteínas de alta densidad, que son las que transportan hacia el hígado el exceso de colesterol que no ha sido utilizado por las células de los tejidos, siendo posteriormente reutilizado o excretado por vía biliar.
36.- ¿Qué es y de qué depende la colesterolemia? ¿A qué se debe la hipercolesterolemia?
• La colesterolemia es el nivel de colesterol en la sangre. Depende principalmente de factores genéticos, de la dieta (tipo de alimentos, cantidad de calorías) y del nivel de actividadfísica. También influyen estas variables: edad, sexo, masa corporal, alcoholismo, tabaquismo, menopausia, fármacos, etc.
• El nivel alto de colesterol en la sangre se designa como hipercolesterolemia. Actualmente se considera que se debe en gran medida a la predisposición genética: mutaciones en los genes relacionados con los receptores, las apolipoproteínas o las enzimas involucradas en el metabolismo de las lipoproteínas.
Así, por ejemplo, una causa de hipercolesterolemia es que las lipoproteínas que contienen el colesterol en mayor proporción, las LDL, no sean captadas con normalidad por los tejidos debido a la escasez o malformación de los receptores de membrananecesarios para la endocitosis.
37.- ¿Qué son los receptores E/B-100? ¿Dónde se encuentran? ¿Por qué se dice que son “regulables”?
• El receptor E/B-100 es una glucoproteína que posee dominios capaces de reconocer las apoproteínas E y B-100.
Interaccionan específicamente con las LDL ya que la apo B-100 es característica de las mismas, lo cual quiere decir que el colesterol transportado por las LDL es captado por un mecanismo de endocitosis mediada por estos receptores (de ahí la antigua denominación de receptores LDL). También interaccionan con los remanentes de los quilomicrones y las IDL, que presentan la apoproteína E.
• Los receptores E/B-100 se encuentran en la membrana plasmática de las células hepáticas y de muchos otros tejidos.
• Se dice que son “regulables” porque la síntesis de estos receptores es reprimida cuando la célula ha incorporado suficiente colesterol, quedando limitada la entrada excesiva del mismo.
38.- ¿El colesterol es útil o perjudicial para el organismo?
El colesterol es absolutamente necesario, pero su exceso resulta perjudicial.
El colesterol es el esterol principal en los tejidos animales,siendo precursor metabólico de casi todos los demás esteroides, como los calciferoles, las hormonas esteroideas y los ácidos biliares. Concretamente, la síntesis de ácidos biliares es el destino metabólico más importante del colesterol y constituye su forma principal de excreción.
El colesterol es un componente de la membrana plasmática y, en menor medida, del sistema celular de endomembranas, regulando la fluidez y la permeabilidad al estar insertado en la bicapa lipídica.
Sin embargo, cuando el nivel de colesterol en la sangre es excesivo (hipercolesterolemia), constituye un importante factor de riesgo para el desarrollo de la cardiopatía coronaria y del accidente cerebrovascular.
39.- ¿Qué es la aterosclerosis? ¿A qué se llama aterotrombosis?
• La aterosclerosis es un proceso que contribuye decisivamente al desarrollo de la patogenia de los infartos de miocardio y cerebral. Se caracteriza por la formación de placas de ateroma.
Esta patología constituye una de las causas de mortalidad más frecuentes en los países desarrollados, pues dificulta o impide la circulación de la sangre en órganos vitales como el cerebro o el corazón.
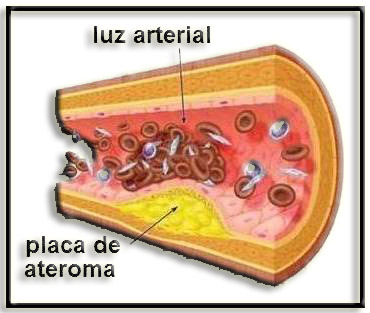
• En la aterogénesis también tiene lugar la migración de células musculares lisas desde la capa media a la íntima, quedando debilitado el revestimiento de la pared arterial. Si la placa se rompe se puede originar un trombo que obstruya la arteria, por lo que en estos casos se utiliza el término aterotrombosis, esto es, aterosclerosis con trombosis añadida.
40.- Esquema de la pared arterial (busque en Internet). ¿Qué son las células espumosas?
Esquema (tomado de Wikipedia):
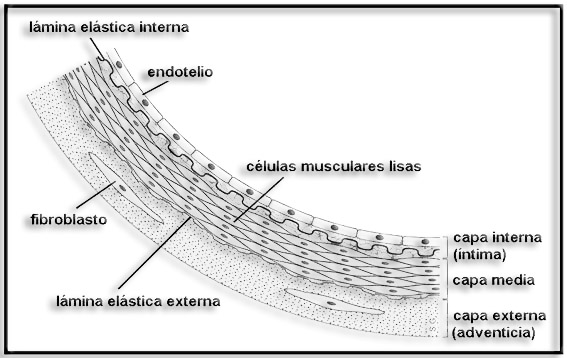
La disfunción endotelial está causada por diversos factores: hipertensión, hipercolesterolemia, tabaquismo, hipoxia, infecciones, etc. Tal disfunción provoca, por un lado, que las LDL traspasen el endotelio y queden alteradas al sufrir oxidaciones, y por otro, la migración de monocitos desde el plasma hacia la capa íntima, donde se transforman en macrófagos.
Las LDL oxidadas son captadas por los macrófagos porendocitosis mediada por receptores scavenger (barrendero) o, alternativamente, por fagocitosis. Los macrófagos implicados en la formación de las placas de ateroma adquieren un aspectoblanquecino al estar repletos de materiales lipídicos,siendo conocidos como células espumosas (foam cells).
41.- ¿De dónde proviene el colesterol que tenemos en el organismo?
Proviene de dos fuentes: exógena, o sea, de los alimentos que ingerimos, y endógena, es decir, de la síntesis que tiene lugar principalmente en el hígado.
La síntesis endógena genera entre el 50 % y el 70% del colesterol presente en la sangre (colesterolemia).
Conviene señalar que tanto las grasas como los carbohidratos e incluso las proteínas de los alimentos son potenciales fuentes de colesterol, dado que en el metabolismo de los citados macronutrientes se genera acetil coenzima A, iniciador de la síntesis de colesterol.
42.- ¿A qué se refiere el transporte “centrífugo” y “centrípeto” del colesterol?
• EL llamado transporte “centrífugo” se refiere al transporte de colesterol desde el hígado a los tejidos periféricos.
• El transporte “centrípeto” (o inverso) hace referencia a las HDL, que recogen colesterol de los tejidos y lo llevan hacia el hígado (ver nota).
Nota.- El transporte del colesterol no es tan simple. Por ejemplo, el colesterol esterificado de las HDL puede ser transferido a otras lipoproteínas por acción de la proteína transferidora (CETP). Se produce así una cesión de colesterol desde las HDL a las LDL, invirtiéndose el sentido del transporte.
43.- Cite alimentos ricos en colesterol y haga una recomendación dietética a las personas con hipercolesterolemia.
• Ejemplos de alimentos ricos en colesterol: vísceras (sesos, hígado, riñones, etc.), mariscos (gambas, cigalas, pulpo, vieiras, etc.), carnes (cerdo, cordero, etc.), embutidos, quesos, mantequilla, yema de huevo, etc.
• El consumo de estos alimentos debe ser muy restringido en las personas con hipercolesterolemia, las cuales deben seguir una dieta pobre en colesterol y grasas saturadas, siendo recomendable consumir con frecuencia: pescados, frutas, verduras, legumbres, hortalizas, así como aceites de oliva, maíz o soja ya que son ricos en ácidos grasos poliinsaturados. También se debe recomendar el necesario ejercicio físico.
44.- Indique la ruta seguida por el colesterol desde se ingiere en el alimento hasta que es absorbido y llega a la sangre.
El colesterol de los alimentos está esterificado con ácidos grasos. Una vez ingerido, el éster de colesterol llega hasta el intestino delgado donde una de las enzimas del jugo pancreático, la colesterasa, hidroliza el enlace éster separando el colesterol del ácido graso.
El colesterol libre, integrado en micelas (junto a otros productos lipídicos) difunde a través de la membrana de las células de la mucosa intestinal. Una vez dentro de los enterocitos es reesterificado e incorporado en los quilomicrones, que son agregados formados por proteínas, ésteres de colesterol y otros lípidos.
Los quilomicrones llegan a la circulación general por víalinfática: vasos quilíferos, cisterna de Pecquet y conducto torácico, que desemboca en el ángulo venoso izquierdo (yúgulo-subclavio), alcanzando la corriente sanguínea.
45.- ¿Transportan los quilomicrones los productos resultantes de la digestión de los lípidos?
No exactamente, pues hay que considerar la “resíntesis” enterocitaria.
Los enterocitos absorben ácidos grasos,monoglicéridos, colesterol y lisofosfolípidos, pero en el retículo endoplasmático liso tiene lugar una “resíntesis”, formándose triglicéridos, fosfolípidos y ésteres de colesterol. Los lípidos absorbidos y los sintetizados de novo por el enterocito, son “solubilizados” por el recubrimiento de proteínas anfipáticas, quedandoconstituidos los quilomicrones, los cuales salen por exocitosis e ingresan en los capilares linfáticos.
46.- ¿Qué son los remanentes de los quilomicrones?
El tamaño del quilomicrón va disminuyendo hasta que el cabo de unas 12 ó 14 horas sólo queda un residuo o remanente.
La progresiva disminución del tamaño de los quilomicrones se debe a que en los capilares tisulares van siendo liberados los triglicéridos, hidrolizados en glicerol y ácidos grasos por la enzima lipoproteín lipasa.
Los remanentes de los quilomicrones son captados finalmente por el hígado, dado que la presencia de apolipoproteína E posibilita el reconocimiento por los receptores E, que se hallan exclusivamente en el tejido hepático.
47.- (Internet: "Nobelprize.org"). ¿Quiénes fueron galardonados con el premio Nobel de Medicina en 1985 y cuál fue el motivo de la concesión? Escriba el título original de la Nobel Lecture.
El Nobel de Medicina en 1985 fue compartido por Michael S. Brown y Joseph L. Goldstein. Fueron premiados por sus descubrimientos sobre el metabolismo del colesterol.
|
|
|
||
|
Michael S. Brown |
Joseph L. Goldstein |
La Nobel Lecture fue titulada así: “A receptor-mediated pathway for colesterol homeostasis”.
48.- (Internet). Haga un resumen sobre la síntesis del colesterol citando los intermediarios más importantes (sin fórmulas).
El colesterol es sintetizado a partir de acetil coenzima A procedente del catabolismo de monosacáridos, ácidos grasos y algunos aminoácidos. Este proceso, denominado colesterogénesis, comprende una compleja serie de reacciones, iniciándose cuando tres moléculas de acetil CoA originan hidroxi-metil-glutaril-coenzima A (HMG CoA).
El siguiente metabolito intermediario es el mevalonato, que sirve para producir farnesol y, después, escualeno. Este isoprenoide lineal se convierte en lanosterol (esterol cíclico), que finalmente origina el colesterol.
Esquemáticamente:
acetil CoA —› HMG CoA —› mevalonato (*) —› farnesol (**) —› escualeno —› lanosterol —› colesterol
(*). El colesterol ejerce inhibición sobre la enzima HMG CoA reductasa, por lo que, cuando hay suficiente, frena su propia síntesis al no formarse mevalonato.
(**). El farnesol (farnesil pirofosfato) interviene también en la síntesis de la coenzima Q (ubiquinona).
A menudo, para simplificar, se omiten intermediarios:
acetil Co A —› mevalonato —› escualeno —› colesterol.
49.- (Internet). ¿Qué son las estatinas? ¿Cuál puede ser la causa de sus efectos secundarios?
• Las estatinas son fármacos desarrollados por los laboratorios para lograr la inhibición de la enzima HMG CoA reductasa, lo cual interrumpe la síntesis de colesterol al frenar la producción de mevalonato.
Si disminuye la concentración celular del mismo, se sintetizan más receptores LDL, pudiendo captarse entonces más colesterol LDL del torrente sanguíneo.
En el grupo de las estatinas están la fluvastatina, lovastatina, pravastatina, simvastatina, etc., que se utilizan para disminuir la hipercolesterolemia.
• Sin embargo, los pacientes tratados con estatinas suelen padecer efectos secundarios: dolores musculares, debilidad muscular generalizada, trastornos abdominales, etc., que algunos investigadores atribuyen a fenómenos asociados a deficiencia de energía (ATP) causada por interferencias metabólicas relacionadas con la coenzima Q (ubiquinona), argumentando que las estatinas inhiben su síntesis.
El problema es que las estatinas frenan la síntesis de mevalonato y, por consiguiente, de farnesol (farnesil pirofosfato), pero este isoprenoide es necesario también para la síntesis de coenzima Q10 (ubiquinona), que es un intermediario en la cadena de transporte electrónico de la fosforilación oxidativa (formación de ATP), por lo que queda afectada la producción de energía celular.
50.- Funciones biológicas de los lípidos.
Los lípidos son sustancias heterogéneas que desempeñan importantes y variadas funciones.
• Protectora. El tejido adiposo ejerce una protección mecánica del esqueleto y, sobre todo, de los órganos vitales. Las ceras son un tipo de lípidos neutros cuya principal función es proteger de la desecación a las estructuras donde aparecen.
• Térmica. El panículo adiposo proporciona aislamiento térmicoy ayuda al mantenimiento de la temperatura central corporal, circunstancia de enorme importancia para los seres vivos que habitan más allá de los círculos polares.
• Energética. Los lípidos, fundamentalmente en forma de triacilgliceroles (triglicéridos), constituyen la reserva energética más importante del organismo. Su potencial calórico es muy alto: 9,4 kcal/g (redondeando, 9 ó 10). A esto se une la ventaja de su liposolubilidad, que permite el almacenamiento sin agua, ocupando el mínimo espacio posible.
• Reserva de agua. Los lípidos constituyen una reserva indirecta de agua, pues durante los procesos catabólicos se genera una gran cantidad de “agua metabólica”. Esto tiene granimportancia en animales de ambientes desérticos (camellos, dromedarios, roedores, etc.
• Calorífica. En algunos animales hay un tejido adiposo especializado y la mayor parte de la energía derivada de la combustión de los triacilgliceroles se destina a la producción de calor. Durante la hibernación, la llamada grasa parda o marrón es la que genera la energía calórica necesaria.
• Biodetergente (emulsionante). Cuando la bilis es vertida en el duodeno, gracias a las propiedades anfipáticas de los ácidos, sales y lecitinas biliares que contiene, actúa como detergente provocando la dispersión de las grandes partículas grasas, lo cual favorece la acción digestiva de las lipasas.
• Estructural. Fosfolípidos, esfingolípidos y esteroles son constituyentes fundamentales de la bicapa lipídica que forma la membrana plasmática y las del medio intracelular.
• Transportadora. Las lipoproteínas plasmáticas son asociaciones de proteínas con triacilglicéridos, colesterol y fosfoglicéridos, que permiten su transporte por la linfa y la sangre (los lípidos no pueden movilizarse en los fluidos corporales debido a su naturaleza hidrofóbica).
• Informativa. El sistema endocrino produce hormonas, muchas de las cuales tienen estructura lipídica, que actúan como señales químicas para la adaptación metabólica del organismo ante circunstancias concretas. En otros casos, ciertos lípidos tales como diacilgliceroles, ceramidas, etc., pueden actuar como segundos mensajeros en numerosos procesos celulares.
• Homeostática. Los mineralcorticoides son hormonas esteroideas implicadas en el mantenimiento del equilibrio iónico del medio interno del organismo (homeostasis), regulando la reabsorción de agua y sales minerales en los túbulos renales.
• Vitamínica. Hay sustancias lipídicas que tienen carácter vitamínico, por lo que deben ser ingeridas con la dieta. Así, por ejemplo: diterpenos (vitamina A), tocoferoles (vitamina E), naftoquinonas (vitamina K) y calciferoles (vitamina D).
• Esencialidad. En el tejido adiposo se almacenan lostriglicéridos constituyendo un reservorio de ácidos grasos esenciales, paliando así las posibles carencias alimentarias de los mismos durante algunos meses. Las vitaminas liposolubles (A, D, E y K) se almacenan también en dicho tejido y se utilizan cuando estos nutrientes esenciales faltan o escasean en la dieta.






